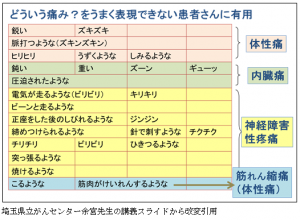
- 急にくる痛みには、予想可能な痛み(Incidental Pain)と予想できない痛み(Spontaneoun Pain)の2つがあります。前者の例は、ほとんどが「体を動かしたときの骨や筋肉の痛み」ですが、他にもあるので以下にサンプルをあげます。
★ 嚥下、そしゃく時 (食道・口腔がん)⇒粘膜の障害を伴うことが多い
★ 食事、排便、排尿に関連した痛み⇒平滑筋の攣縮(反射)によるものが多い
★ 褥瘡の処置、皮膚への「擦過」⇒皮膚潰瘍や神経障害性(異常過敏:アロディニアとして触覚と痛覚が連絡) - 突出痛が患者さんに与えるダメージには差があります
Incidental Painは、予想ができる痛み=「日常生活障害」がおきるSpontaneoun Painは、いつ来るかわからない(特に夜)=精神的ダメージ
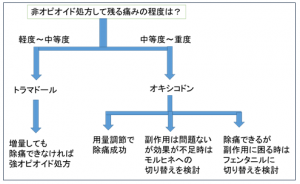
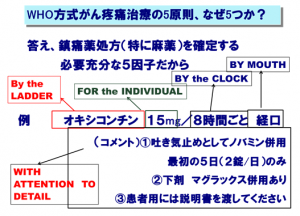
レスキューに対するオピオイド処方について
(採用薬)
内服ではオキノーム(2.5mg)、オプソ(5mg)、バッカル錠ではイーフェン錠(50μg、200μg)が採用されています。注射薬は、すべてレスキューとしても投与できます(1日量の1/10程度、2時間ぶんが目安)。
(ドーズの決め方)
ドーズ決定の基本ルール=内服オピオイドのレスキュードーズは、一般的にベースオピオイドの1/6程度とされます (例、 オキシコンチン40mg/日の患者さんのレスキューはオキノーム5mg程度)
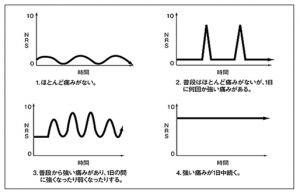
しかし、欧米の詳細かつ大規模な調査によると痛みのパターン図②のような短時間でピークに達し、内服のレスキューでは追いつかず、注射やバッカル錠の対応が必要な突出痛がかなり多いことが判明しています。
痛みパターン・サンプル図のように、ベース痛みだけでなく突出痛に対しても丁寧な問診が必要と思われます。